Alzheimer/Demenz – Wissen
1. Demenz - Definition
2. Diagnostik von Demenz
3. Demenz Symptome
4. Motorische Symptome
5. Verhaltensstörungen
6. Erleben demenzkranker Menschen
7. Demenz Medikamente
8. Gedächtnistraining bei Demenz
9. Umgang mit an Demenz erkrankten Menschen
10. Kommunikation mit Demenzkranken
11. Pflegende Angehörige
12. Zehn Signale für eine Alzheimer-Demenz
13. Entwicklung von Demenzerkrankungen in Deutschland
1. Demenz - Definition
Die diagnostischen Kriterien für eine Demenz beinhalten Kombinationen von Defiziten in kognitiven, emotionalen und sozialen Fähigkeiten, die zu einer Beeinträchtigung von sozialen und beruflichen Funktionen führen. Als Leitsymptom gilt die Gedächtnisstörung.
Am Anfang der Erkrankung stehen Störungen des Kurzzeitgedächtnisses und der Merkfähigkeit, in ihrem weiteren Verlauf verschwinden auch bereits eingeprägte Inhalte des Langzeitgedächtnisses, so dass die Betreffenden zunehmend die während ihres Lebens erworbenen Fähigkeiten und Fertigkeiten verlieren. Die am häufigsten auftretende Form der Demenz ist die Alzheimer-Krankheit.
2. Diagnostik von Demenz
Dem Betroffenen selbst fallen seine Gedächtnisstörungen oft nicht auf und/oder man kann kurzfristig bei Terminen in Hochform sein (bekanntes Phänomen bei Arztbesuchen). Andererseits ist es auch möglich, dass er seine Gedächtnisstörungen im Rahmen einer depressiven Verstimmung überschätzt.
Technische Untersuchungen wie beispielsweise die Kernspintomografie oder Computertomografie des Kopfes oder die Elektroenzephalografie sind auch zur Differenzierung von anderen Gehirnerkrankungen sinnvoll. Um keine behandelbare Ursache zu übersehen, sollten zumindest die folgenden Blutuntersuchungen vorliegen: Blutbild, Vitamin B12-Spiegel, Blutzucker, Leberwerte, Nierenwerte, Elektrolyte, Schilddrüsenhormone, CRP.
Hilfreich zur Erhärtung eines ersten Verdachtes und auch zur Überprüfung des Fortschreitens einer Demenz sind neben der Krankengeschichte zunächst einfache psychometrische Testverfahren wie der MMSE = Mini-Mental State Examination, der Uhrentest oder der DemTect.
Solche einfachen und schnell durchführbaren Tests können dann auch zu Verlaufsuntersuchungen eingesetzt werden, zum Beispiel, um das Ansprechen auf Medikamente oder Therapieverfahren zu überprüfen. Da sich in den vergangenen Jahren die diagnostischen Möglichkeiten massiv verbessert haben, ist heute eine Diagnose der Alzheimer-Krankheit bereits im Stadium der leichten kognitiven Beeinträchtigung (LKB) möglich.
Demenz Pflege in den eigenen vier Wänden
Im Rahmen der 24 Stunden-Demenz Pflege zuhause wohnt die Betreuungskraft dauerhaft im Haushalt der pflegebedürftigen Person. In der Regel beträgt der Aufenthalt der Pflegerin oder des Pflegers etwa 2 Monate.
Demenz Pflege in den eigenen vier Wänden
Rund-um-die-Uhr-Betreuung zuhause
Beachtung aller rechtlichen Vorgaben
3. Demenz Symptome
Im Vorfeld einer Demenz sind oft psychische Störungen zu beobachten, die häufig kaum von denen einer Depression unterschieden werden können, wie zum Beispiel Verlust von Interessen und Eigeninitiative, Reizbarkeit, Gefühl der Überforderung, depressive Verstimmungen.
Leitsymptom aller Demenz-Erkrankungen ist die Störung des Gedächtnisses, vor allem des Kurzzeitgedächtnisses. Die Vergesslichkeit ist zunächst etwas Normales. Oft ist zumindest in den Anfangsstadien die äußere Fassade der Person dabei gut erhalten, sodass die Gedächtnisstörungen im oberflächlichen Kontakt sehr gut überspielt werden können.
Dies gelingt besonders gut den Menschen, die ihr Leben lang viele soziale Kontakte hatten - der verbindliche Umgangston ersetzt streckenweise den Inhalt der Botschaft (Kommunikation). Später verlieren sich länger zurück liegende Gedächtnisinhalte. Wenn die Demenz fortschreitet, treten auch andere Störungen der Hirnfunktion hinzu, wie zum Beispiel Wortfindungsstörungen, Rechenstörungen, Störungen der Raumwahrnehmung und starke Müdigkeit, sodass sich die Betroffenen häufig verlaufen, besonders wenn in der ihnen über Jahrzehnte geläufigen Umgebung bauliche Veränderungen stattfinden.
Im weit fortgeschrittenen Stadium erkennen die Betroffenen schließlich nicht einmal ihre engsten Angehörigen wieder. Sie werden völlig apathisch, bettlägerig und inkontinent. Die Demenz schränkt die Lebenserwartung ein.
Die Demenz selbst ist aber keine Todesursache, sondern die durch die Demenz begünstigten Erkrankungen.
4. Motorische Symptome
Auch motorische Störungen gehören meist zum Bild einer fortgeschrittenen Demenz, wenn es sich nicht um eine Demenz-Erkrankung handelt, die mit motorischen Störungen beginnt, wie zum Beispiel das Parkinson-Syndrom. Die Patienten werden zunehmend steif am ganzen Körper. Ihr Gang wird kleinschrittig, schlurfend und breit. Sie sind fallgefährdet, auch weil es zu einer Störung der Haltereflexe kommt.
5. Verhaltensstörungen bei Demenz
Psychotische Symptome können bei allen Demenzformen auftreten. Relativ typisch sind sie für die Lewy-Body-Demenz, die Demenzform beim Parkinson-Syndrom. Es handelt sich vor allem um optische Halluzinationen. Typischerweise sehen die Betroffenen zunächst vor allem im Zwielicht der Dämmerung nicht anwesende Personen, mit denen sie mitunter sogar Gespräche führen.
Die Patienten können sich in diesem Stadium meist von ihren (Pseudo-)Halluzinationen distanzieren, das heißt sie wissen, dass die Personen, mit denen sie sprechen, nicht anwesend sind. Später sehen sie Tiere oder Fabelwesen, Muster an den Wänden, Staubfussel. Schließlich erleben sie groteske, meist bedrohliche Dinge, zum Beispiel Entführungen.
Diese szenischen Halluzinationen sind in der Regel sehr angstgefärbt. Die Patienten werden nicht selten aggressiv, wenn sie die sich in besten Absichten nähernden Angehörigen und Pflegenden in ihr Wahnsystem einbauen. Hier sind die Übergänge zum Delir fließend.
Demenz-Kranke verlieren ihre Eigeninitiative. Sie vernachlässigen ihre früheren Hobbys, ihre Körperpflege und das Aufräumen ihrer Wohnung. Schließlich sind sie nicht mehr in der Lage, sich ausreichend zu ernähren. Sie haben keinen Antrieb zum Essen, verlieren das Hungergefühl und vergessen schließlich, die Nahrung zu kauen und herunterzuschlucken.
Sie magern ab und werden anfällig für internistische Erkrankungen wie zum Beispiel eine Lungenentzündung. Verschiebungen im Tag-Nacht-Rhythmus können erhebliche pflegerische Probleme bereiten.
Unverbindliches Angebot einholen
Wenn Sie ein unverbindliches und kostenloses Angebot, füllen Sie einfach unseren Aufnahmebogen aus. Wir senden Ihnen im Anschluss eine Zusammenfassung Ihrer eingegeben Daten und einem Personalvorschlag.
Wenn Sie Hilfe beim Ausfüllen oder Absenden benötigen, dürfen Sie uns natürlich auch gerne unter 089 125092720 anrufen.
6. Erleben demenzkranker Menschen
Für Demenzkranke sieht die Welt merkwürdig und unverständlich aus, weil sie die spezifische menschliche Wahrnehmungsfähigkeit, die Orientierung, verlieren. Sie können die Gegenstände, Situationen und Personen nicht in einen größeren Kontext einordnen.
Aufgrund ihrer Erinnerungsstörungen ist ihnen der Zugriff auf früheres Wissen (semantisches Gedächtnis) und Erlebnisse (episodisches Gedächtnis- zurücklöschend) verwehrt, um sich mit deren Hilfe in der jetzigen Situation zurechtzufinden. Es fehlt das Wissen und die Sicherheit von Ressourcen, die der Bewältigung aktueller Situationen dienen. Oft verschwimmt der Unterschied zwischen Traum, Vergangenheit und Realität.
Oft kommt es zu Halluzinationen. Im Umgang mit dementen Personen ist es oft nicht möglich, diesen die Irrealität der Halluzinationen zu erklären. Im Idealfall erfassen die Pflegenden die hinter den Halluzinationen stehende Stimmung und gehen auf diese ein. Wenn der erkrankte Mensch noch in der Lage ist zu erkennen, dass er in einer Situation nicht angemessen reagiert hat, kann das bei ihm Unruhe und Resignation auslösen.
Demente benötigen viel Zeit für alle Reaktionen und Handlungen. In fortgeschrittenen Stadien ist beispielsweise eine ausreichende Ernährung auf natürlichem Weg nicht mehr möglich, weil die Betroffenen aufgrund ihrer schweren Antriebsstörung nicht mehr in der Lage sind, die Nahrung hinunterzuschlucken.
Die Geduld und die zeitlichen Möglichkeiten der Pflegenden stoßen deswegen regelmäßig im Spätstadium an ihre Grenzen. Menschen, die an Demenz erkrankt sind, fühlen sich oft falsch verstanden, herumkommandiert oder bevormundet, da sie die Entscheidungsgründe der sie Pflegenden nicht erfassen können.
Auch demenzkranke Menschen haben Gefühle. Besonders Depressionen sind ein häufiges Problem, oft bereits vor der Manifestation der Demenz, oft dann, wenn die Betroffenen ihren geistigen Verfall wahrnehmen.
Da die Symptome einer Depression denen der Demenz ähneln, können beide Krankheiten bei unzureichenden Kenntnissen verwechselt werden.
Je weiter die Demenz fortschreitet, desto mehr verflacht aber auch die Gefühlswelt, und weicht parallel zu einer zunehmenden Interessenlosigkeit einer affektiven Indifferenz mit der Unfähigkeit, sich zu freuen oder traurig zu sein bzw. die Emotionen auszudrücken.
7. Demenz Medikamente
Seit einigen Jahren stehen Medikamente gegen Demenz zur Verfügung (Antidementiva). Zum einen handelt es sich um zentral wirksame Cholinergica (Cholinesterasehemmer) wie Donepezil, Galantamin oder Rivastigmin, zum anderen Memantin.
Dabei zeigt die klinische Erfahrung, dass auf der einen Seite manche Patienten sehr gut von den Medikamenten profitieren, andere überhaupt nicht. Heilbar ist die Demenz zur Zeit nicht, aber in vielen Fällen in ihrem Verlauf um 1 bis 2 Jahre aufzuhalten, wenn sie frühzeitig erkannt und behandelt wird.
Im späteren Verlauf zeigt sich, dass eine Behandlung mit den bisher bekannten Medikamenten keine Besserung bringt. Seit einiger Zeit steht auch eine Therapie mit einem wirkstoffhaltigen Pflaster zur Verfügung. Durch gleichbleibende Wirkspiegel treten weniger Nebenwirkungen auf, sodass eine höhere Dosierung möglich ist.
Zugleich wird die Betreuung durch Pflegekräfte erleichtert, da die Anwendung des Pflasters häufig einfacher als die Verabreichung von Tabletten oder Lösungen ist. Ziel ist es, die kognitiven Fähigkeiten und die Alltagskompetenz der betroffenen Patienten zu verbessern.
Als in ihrer Wirkung umstritten gelten Knoblauch und Piracetam. Kontrovers diskutiert wird auch die Wirksamkeit von Ginkgo biloba. Alle beruhigenden Medikamente, die beispielsweise bei Schlafstörungen oder Verschiebungen des Tag-Nacht-Rhythmus gegeben werden, verschlechtern die kognitive Leistung.
Dasselbe gilt für Neuroleptika mit anticholinerger Nebenwirkung, die manchmal bei Halluzinationen nicht zu umgehen sind. Die medikamentöse Behandlung der vaskulären Demenz entspricht einerseits der Behandlung der chronischen Gefäßerkrankungen (Arteriosklerose), andererseits haben sich auch bei der Demenz Antidementiva als wirksam erwiesen, sowohl Azetylcholinesterasehemmer als auch Memantin.
Sie suchen eine 24 Stunden Pflegekraft?
unverbindlich und kostenlos
Kein Vermittlungshonorar
Sorgfältige Analyse
Großer Personalpool
Beachtung aller rechtlichen Vorgaben
Transparenz
8. Gedächtnistraining bei Demenz
Gedächtnistraining unterscheidet sich von Gehirnjogging dadurch, dass es sich an ein erkranktes Publikum wendet oder zur Prävention eingesetzt wird und nicht den Charakter eines Sports oder einer reinen Freizeitbeschäftigung hat.
Ein Wirksamkeitsnachweis konnte für die Aufgaben erbracht werden, die geübt wurden, wie zum Beispiel das Wiedererkennen von Gesichtern auf Fotos oder die Orientierung in der Umgebung.
Die Alltagsrelevanz des Gedächtnistrainings in der sozialen Betreuung von Demenzerkrankten ist umstritten, da die Gefahr besteht, dass die Betroffenen mit ihren Defiziten konfrontiert werden, und es eher zu einer Verschlechterung der Gesamtsituation führt, wenn sich die Betroffenen als Versager fühlen.
Deshalb wird diese Methode der sozialen Betreuung von Demenzkranken nur in den Anfangsstadien der Krankheit und angepasst an die jeweilige Krankheitslage angewandt.
9. Umgang mit an Demenz erkrankten Menschen
Das Wichtigste im Umgang mit an Demenz erkrankten Menschen ist Geduld. Durch Ungeduld seitens der Kontaktpersonen hat der Betroffene das Gefühl, etwas falsch gemacht zu haben - dies ist Ursache für Unzufriedenheit, Traurigkeit und Unwohlsein (kein Mensch macht gerne Dinge falsch).
Wichtig ist ferner, sich darüber im Klaren zu sein, dass die Betroffenen aufgrund ihrer Gedächtnisstörungen nur bedingt lernfähig sind. Das meiste, was man ihnen sagt, haben sie innerhalb weniger Minuten wieder vergessen. Mit dementen Menschen ist daher nichts zuverlässig zu vereinbaren.
Eine Konditionierung von Demenzkranken ist dennoch möglich; führt man einen Betroffenen immer wieder an einen Platz an einem Tisch und erklärt ihm, dies sei sein Platz, so ist es durchaus möglich, dass er sich diese Stelle in Zukunft selbst zum Sitzen aussucht.
Auf die Frage: „Wo ist Ihr Platz?“ wird der Betroffene dennoch ausweichend antworten. Deswegen ist es sinnvoll, möglichst auf Fragen zu verzichten. Zur Kontrolle des Bewegungsspielraums können Weglaufschutzsysteme eingesetzt werden.
10. Kommunikation mit Demenzkranken
Die Verständigung sollte in einer einfachen Sprache geschehen. Zum Einen ist dies durch die meist erschwerte Kommunikation durch Altersschwerhörigkeit gegeben, zum Anderen ist durch die Beeinträchtigung des abstrakten Denkvermögens ein Verständnis langer Sätze nicht immer gegeben.
Jeder Satz sollte nur eine Information enthalten. Also nicht: „Steh auf und zieh dir den Mantel an“ sondern nur „steh bitte auf“ und erst dann den nächsten Schritt. Die Sprache sollte dabei einfach sein und die Sätze prägnant und kurz.
Meistens werden Sprichwörter und Redensarten besser verstanden als abstrakte Wendungen. Hilfreich ist es, sich Wendungen und Begriffe zu merken, die vom Demenzkranken verstanden wurden, um dann auf diese zurückzugreifen. Ein Streitgespräch mit dem an Demenz erkrankten Menschen sollte unter allen Umständen vermieden werden, auch wenn er eindeutig im Unrecht ist; dies würde die Verwirrtheit und das unzufriedene „Gefühl“, das nach einem Streit bleibt (obgleich sich der Betroffene nicht mehr an den Streit selbst erinnern kann), verstärken.
Für den demenzkranken Menschen ist der Streit auch deshalb sehr bedrohlich, weil er nicht auf die Erfahrung zurückgreifen kann, dass der Streit auch wieder vorbei geht, denn Demenzkranke leben fast ausschließlich in der Gegenwart.
Zukunft hat für sie keine Bedeutung. Wenn die Sprache kaum noch möglich ist, wird es umso wichtiger, die übrigen Sinne anzusprechen. Zugang kann auch über Schmecken, Riechen, Sehen, Hören, Tasten, Bewegung geschaffen werden. Z. B. bekannte Volkslieder, bei denen die Betroffenen wahrlich aufblühen können.
Allerdings ist auch hier zu beachten, dass sich einige Sinne verändern können. So spricht der Geschmackssinn vor allem auf süße Speisen an. Bei allen Reizen sollte darauf geachtet werden, nicht zu viele auf einmal einzusetzen.
Eine Überlagerung verschiedener Sinneseindrücke kann bedrohlich wirken, da die verschiedenen Urheber nicht mehr getrennt und zugeordnet werden können. Ein Überangebot an Reizen führt damit eher zu Verwirrtheit als zu Stimulation. Es sollte also ein Gleichgewicht gefunden werden zwischen Überangebot und absoluter Reizarmut.
11. Pflegende Angehörige
Zu 90 Prozent werden Demenzkranke von Angehörigen gepflegt, zu 80 % von Frauen. Ein weithin unterschätztes Problem ist der Umgang der Angehörigen mit sich selbst. Oft vernachlässigen sie zunehmend ihre eigenen Sozialkontakte und leben nur noch für den Dementen, mit dem sie kaum kommunizieren können.
Oft sind sie voller Schuldgefühle wegen der immer wieder aufkommenden Aggressionen gegenüber dem Betroffenen. Und schließlich haben sie selbst große Angst, auch in absehbarer Zeit an einer ähnlichen Erkrankung zu leiden.
Das alles mündet in sehr vielen Fällen in eine relevante Depression von Krankheitswert oder in psychosomatische Beschwerden wie zum Beispiel chronische Schmerzerkrankungen. Nicht selten tritt die psychische Erkrankung der Angehörigen erst nach dem Ableben des Demenzkranken auf, wenn man eigentlich wieder das Leben genießen will.
Die Erkrankung ihrer Lebenspartner oder Eltern kränkt auch die anderen Familienmitglieder erheblich. Angriffe auf den Partner sind immer auch Angriffe auf die pflegenden Angehörigen. Wenn sich der kranke Partner unsinnig verhält, unterstellen pflegende Angehörige auch immer wieder Bösartigkeit, fehlenden guten Willen.
Auch deswegen sollten die Angehörigen möglichst gleichzeitig mit dem Betroffenen Hilfe suchen, zum Beispiel in einer Angehörigengruppe, bei einem Psychiater, bei einer Demenzberatungsstelle oder durch Verteilung der Last auf mehrere Schultern (theoretisch richtig, oft kaum umzusetzen).
Alzheimer-Gesellschaften und Angehörigeninitiativen gibt es inzwischen fast im gesamten Bundesgebiet. Hier gibt es Informationen für Betroffene und Angehörige, auch über konkrete Unterstützungsangebote in Wohnortnähe.
Dieser Artikel basiert auf dem Artikel Demenz aus der freien Enzyklopädie Wikipedia und steht unter der Lizenz „Creative Commons Attribution/Share Alike“. In der Wikipedia ist eine Liste der Autoren verfügbar.

Maßgeschneiderte und schnelle Hilfe
unverbindlich und kostenlos
Kein Vermittlungshonorar
Sorgfältige Analyse
Großer Personalpool
Beachtung aller rechtlichen Vorgaben
Transparenz
12. Zehn Signale für eine Alzheimer-Demenz
Die mit Abstand häufigste Demenzerkrankung ist die Alzheimer-Krankheit bzw. Alzheimer Demenz. Die Alzheimer-Krankheit ist eine hirnorganische Krankheit, die gekennzeichnet ist durch den langsam fortschreitenden Untergang von Nervenzellen und Nervenzellkontakten. Das Krankheitsbild ist gekennzeichnet durch Gedächtnis- und Orientierungsstörungen sowie Störungen des Denk- und Urteilsvermögens. Diese Störungen machen die Bewältigung des normalen Alltagslebens immer schwieriger. Meist tritt die Alzheimer-Demenz ab dem 65. Lebensjahr auf.
Die diagnostischen Kriterien für eine Demenz beinhalten Kombinationen von Defiziten in kognitiven, emotionalen und sozialen Fähigkeiten, die zu einer Beeinträchtigung von sozialen und beruflichen Funktionen führen. Als Leitsymptom gilt die Gedächtnisstörung. (Quelle: www.wikipedia.org) Die Deutsche Alzheimer Gesellschaft spricht bei Demenz von einem typischen Muster von geistigen Leistungseinschränkungen und Verhaltensänderungen. (Quelle: www.deutsche-alzheimer.de)
-
Allgemeine Vergesslichkeit sowie Lücken im Kurzzeitgedächtnis
Natürlich vergisst jeder Mensch ab und zu den ein oder anderen Termin aber das alles hat noch keine Auswirkung auf den Alltag. Häufen sich diese Vorfälle und treten zudem unerklärliche Verwirrtheitszustände auf, kann das ein Zeichen für eine Verminderung der Gedächtnisleistung sein und somit ein erstes Anzeichen für eine Demenzerkrankung sein.
-
Gewohnheit im Alltag wird plötzlich zur Herausforderung
Jeden Tag vergessen Menschen irgendwo in Deutschland beispielsweise ihre Hausschlüssel und ziehen doch die Haustüre zu. Im Unterschied dazu vergessen Menschen mit Alzheimer-Demenz, dass sie das Haus verlassen haben und wundern sich, wenn sie plötzlich auf der Strasse stehen.
-
Orientierung in Raum und Zeit
Menschen haben keinen eingebauten Kompass aber im Normalfall doch ein gutes Gefühl für Orientierung in Raum und Zeit. Himmelsrichtungen, der Stand der Sonne, dreidimensionales Sehen, all das gepaart mit unseren Erfahrungen und Erinnerungen gibt uns ein gewisses Gefühl für zeitliche und räumliche Orientierung. Bei Menschen mit Demenzerscheinungen kommt es häufig vor, dass sie vor der eigenen Garage stehen und nicht mehr wissen, wo sie sind und wie sie dahin gekommen sind.
-
Probleme beim Sprechen
Die richtigen Worte zu finden ist für viele Menschen generell eine Herausforderung, besonders wenn Sie unter Stress stehen, beispielsweise bei Reden und Vorträgen. Menschen mit Alzheimer-Demenz dagegen haben oft Probleme, ganz einfache Sätze zu sprechen bzw. zur Vollendung zu bringen.
-
Abstraktes Denken wird zur Herausforderung
Mathematik ist für viele Menschen ein Buch mit sieben Siegeln, aber den Einkaufszettel nachzuvollziehen, ist dennoch keine größere Herausforderung. Anders stellt sich das für Alzheimer-Patienten dar. Meist können sie Zahlen nur schwer ein- oder zuordnen und so werden selbst einfach Additionen oder Subtraktionen zum Problem. Auch eine gewöhnliche Uhr kann so plötzlich zu einem Gebilde von Ziffern und Zeichen ohne Struktur werden. (-> Uhrentest)
-
Beschränkte Urteilsfähigkeit
Oft sieht man Leute draußen beim Sport viel zu warm oder auch viel zu kalt angezogen, d.h. die Temperatur wird über- oder unterschätzt. Menschen mit Alzheimer-Demenz hingegen ziehen beispielsweise an einem Hochsommertag 2 Pullover übereinander an oder gehen eventuell mit Winteranorak ins Schwimmbad
-
Verräumen oder Liegenlassen von Gegenständen
Wie oft suchen Sie Ihren Autoschlüssel oder Ihr Mobiltelefon? Jeder kennt das Phänomen und man hilft sich selbst mit einer Alltagsstruktur, d.h. der Autoschlüssel findet seinen Platz immer an demselben Stelle, genauso wie das Telefon. Menschen mit Alzheimer-Demenz verräumen aber gewohnte Gegenstände an völlig irrational erscheinende Orte, beispielsweise das Feuerzeug ins Gefrierfach und sind mitunter ratlos, wohin sie die Gegenstände gelegt haben.
-
Verlust an Eigeninitiative und Motivation
Alzheimer-Demenzpatienten verlieren oftmals und meistens schleichend die Motivation an Dingen und Themen. Sei es bei der Arbeit oder bei Hobbies, die Freude und Motivation lässt nach und oftmals bewegt die Menschen dann eher ein Gefühl der Gleichgültigkeit.
-
Stimmungsschwankungen und Verhaltensänderungen
Stimmungsschwankungen sind ein alltägliches Phänomen von fast allen Menschen. Bei Menschen mit Alzheimer-Demenz treten diese Schwankungen aber sehr oft ohne Vorankündigung und mit signifikanten Verhaltensänderungen auf. Dies ist besonders für viele Angehörige ein großes Problem im Umgang. Man ist geneigt, die Verhaltensänderungen persönlich zu nehmen und belastet sich selbst damit.
-
Veränderung der Persönlichkeit
Wir Menschen ändern uns im Laufe des Lebens. Nicht nur äußerlich, sondern auch unsere Persönlichkeit ist keine Konstante. Bei Menschen mit Alzheimer-Demenz kann aber eine sehr ausgeprägte Veränderung der Persönlichkeit ohne Vorankündigung und über einen längeren Zeitraum hinweg auftreten. Ein sonst freundlicher und zuvorkommender Mensch kann plötzlich zu einer boshaften und unfreundlichen Persönlichkeit werden. Auch hier wiederum sind viele Angehörige - besonders anfänglich- überfordert.
Wichtiger Hinweis: Diese Sammlung von möglichen Indikatoren eine Alzheimer-Krankheit erhebt keinen Anspruch auf Vollständigkeit und ersetzt in keinem Fall eine ausführliche Untersuchung und Diagnose eines spezialisierten Mediziners.
13. Entwicklung von Demenzerkrankungen in Deutschland
In der Bundesrepublik Deutschland ist nach neusten Zahlen mit einem Anstieg der Demenz von heute 1,3 Millionen Betroffenen auf voraussichtlich 2,6 Millionen in 2050 zu rechnen. (Quelle: Bundesministerium für Familie, Senioren, Frauen und Jugend)
Die Grundlage für die prognostizierte Verdoppelung der Demenzerkrankungen liegt hauptsächlich in der vorausberechneten "Alterspyramide" und dem steil ansteigenden Erkrankungsrisiko mit zunehmenden Alter.
Die drei folgenden Infografiken machen deutlich, mit welcher Entwicklung bis zum Jahr 2050 gerechnet wird:
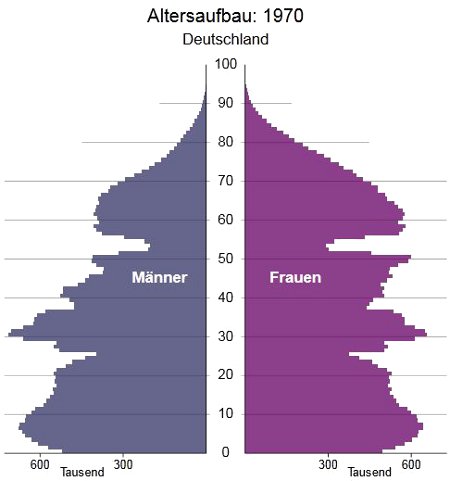
1970, 14% der Gesamtbevölkerung sind über 65 Jahre alt
Quelle: 12. koordinierte Bevölkerungsvorausberechung, Statistisches Bundesamt
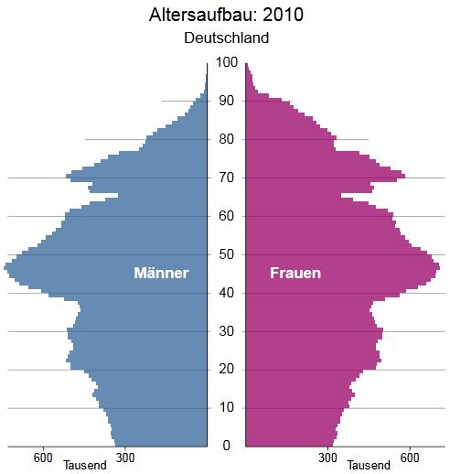
2010, 21% der Gesamtbevölkerung sind über 65 Jahre alt
Quelle: 12. koordinierte Bevölkerungsvorausberechung, Statistisches Bundesamt
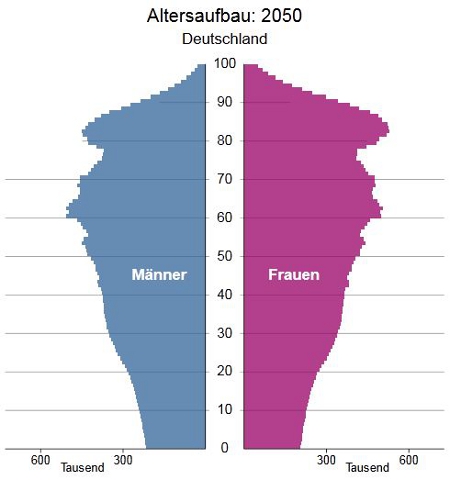
2050, 36% der Gesamtbevölkerung sind über 65 Jahre alt
Quelle: 12. koordinierte Bevölkerungsvorausberechung, Statistisches Bundesamt
Update Zur Entwicklung von Demenzerkrankungen in Deutschland
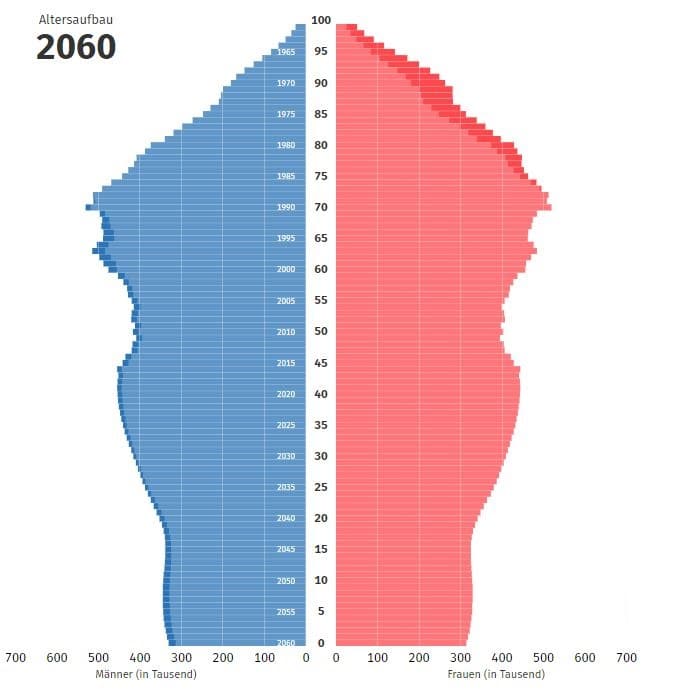
2060, 28% der Gesamtbevölkerung sind über 65 Jahre alt
Quelle: 14. koordinierte Bevölkerungsvorausberechung, Statistisches Bundesamt
Geburtenrate 2060:
1,55 Kinder je Frau
Lebenserwartung bei Geburt 2060:
- 84,4 für Jungen
- 88,1 für Mädchen
Durchschnittlicher Wanderungssaldo:
147.000 Personen
Fazit:
Mit der Verdoppelung der betroffenen Altersgruppe verdoppeln sich auch die Demenz-Erkrankungen. Die Tabelle zeigt das steil ansteigende Erkrankungsrisiko ab dem Alter von 80 Jahren.
| Altersgruppe | Männer % | Frauen % |
| 30 bis 59 Jahre | 0,16 | 0,09 |
| 60 bis 64 Jahre | 1,58 | 0,74 |
| 56 bis 69 Jahre | 2,17 | 1,10 |
| 70 bis 74 Jahre | 4,61 | 3,86 |
| 75 bis 79 Jahre | 5,04 | 6,67 |
| 80 bis 84 Jahre | 12,12 | 13,50 |
| 85 bis 89 Jahre | 18,45 | 22,76 |
| 90 bis 94 Jahre | 32,10 | 32,25 |
| 95 bis 99 Jahre | 31,58 | 36,00 |
Quelle: EuroDem
